Kategoria: Tietoja ja materiaaleja
Kuljetuspalvelu
Tällä hetkellä kuljetuspalvelu tarkoittaa, että saat tehdä kuukauden aikana vähintään 18 yhdensuuntaista asiointiin liittyvää matkaa. Matkoja voidaan myöntää enemmän, jos tarvitset niitä esimerkiksi harrastustoimintaasi. Maksat matkasta ainoastaan julkisen bussilipun verran, vaikka tekisit sen taksilla tai invataksilla. Palveluun voi kuulua, että saattaja tai avustaja saa matkustaa kanssasi maksutta.
Liikkumisalueena ovat asuinkuntasi ja naapurikunnat noin 50 kilometrin säteellä. Jotkut kunnat sallivat kuljetuspalvelun käyttämisen myös kesämökki- tai muilla tärkeillä paikkakunnilla, vaikka ne eivät olisi naapurikuntia.
Myös päivittäiset opiskelu- tai työmatkat kuuluvat kuljetuspalvelun piiriin. Opiskelumatkat järjestetään vammaispalveluna toisen asteen opinnoista alkaen, sitä ennen niistä vastaa opetustoimi.
Kuljetuspalvelu järjestetään kunnan päättämällä tavalla esimerkiksi taksikuljetuksina, kutsutaksikuljetuksina, palvelulinjoja käyttäen tai matkojenyhdistelykeskusten avulla. Kunnalla on oikeus ratkaista järjestämistapa, kunhan se on sellainen, jota pystyt käyttämään.
1.1.2023 alkaen palvelun järjestää kotikuntasi sijaan se hyvinvointialue, johon kunta kuuluu.
Liikkumisen tuki
Liikkumista tukevia palveluja järjestetään sosiaalihuoltolain nojalla ja osittain kehitysvammalain perusteella.
Uudessa vammaispalvelulaissa (ks. esitys HE 191/2022 vp) kuljetuspalvelun nimi olisi liikkumisen tuki. Esityksen 25–28 §:ssä säädetty Liikkumisen tuki olisi nykyistä kuljetuspalvelua monimuotoisempaa.
Kenelle kuljetuspalvelu myönnetään
Kuljetuspalvelua myönnetään, jos liikkumisessa on erityisiä vaikeuksia ja julkisen liikenteen käyttö olisi vamman tai sairauden vuoksi kohtuuttoman vaikeaa.
Neurologisissa vammoissa, kuten cp-vamma, mmc tai hydrokefalia, erityisiä liikkumisvaikeuksia aiheuttavat esimerkiksi liiketoimintojen rajoitukset, kuten poikkeavat liikemallit tai lihasjäykkyys. Julkisten liikennevälineiden käyttöön voivat kuitenkin vaikuttaa myös tasapainovaikeudet, kipuun, jaksamiseen tai kommunikaatioon liittyvät rajoitteet, suolen tai rakon toimintahäiriöt sekä näkemiseen tai hahmottamiseen liittyvät vaikeudet.
Vaikeavammaisuus arvioidaan lääkärintodistuksen ja mahdollisten muiden lisäselvitysten pohjalta. Joissain tilanteissa arviointia täydennetään fysioterapeutin kanssa tehtävän koematkan tai vammaispalvelun sosiaalityöntekijän kotikäynnin avulla.
Kuljetuspalveluissa ei ole ikärajaa. Korkein hallinto-oikeus on linjannut, että vammaispalvelulain mukaisia kuljetuspalveluja järjestettäessä vaikeavammainen lapsi oli erityisen tuen tarpeessa nuoren ikänsä ja vaikeavammaisuutensa vuoksi. Jos hän ei vammansa vuoksi pysty käyttämään julkista liikennettä ikätasonsa mukaisella tavalla, hän on oikeutettu kuljetuspalveluun esimerkiksi päästäkseen omaa kehitysvaihettaan tukeviin harrastuksiin tai kauempana järjestettäviin vertaistapaamisiin.
Miten kuljetuspalvelua haetaan
Kuljetuspalvelua on aina erikseen haettava, vaikka sen myöntäminen olisi alustavasti kirjattu palvelusuunnitelmaan. Hakemus voi olla vapaamuotoinen tai kunnan valmiille hakemuspohjalle laadittu (sähköinen tai postitettava paperilomake).
Liitteeksi tarvitset C- tai B-lääkärinlausunnon. Jotkut kunnat käyttävät määrämuotoista, kuljetuspalvelun hakemista varten kirjoitettua lääkärinlausuntomallia. Jos vammaispalvelulla on entuudestaan tietoja toimintakyvystäsi, muista tarkistaa, että niihin sisältyy riittävät tiedot kuljetuspalveluun oikeuttavan vaikeavammaisuuden toteamiseksi.
Seuraavat kysymykset auttavat sinua arvioimaan, olisiko sinulla oikeus kuljetuspalvelun saamiseen:
- Onko liikkumisesi kävellen sujuvaa ja kivutonta? Millaisia fyysisiä liikkumisvaikeuksia sinulla on?
- Miten pitkiä matkoja tosiasiassa pystyisit liikkumaan joko apuvälinettä käyttäen tai ilman sitä? Kykenetkö liikkumaan vain hyvin lyhyitä matkoja?
- Ovatko joukkoliikenteelle tyypilliset toimintamallit sinulle fyysisesti kuormittavia? Pystytkö lukemaan aikatauluja tai opasteita, hahmottamaan ympäristöä ja tarvittaessa kommunikoimaan muiden ihmisten kanssa? Pääsetkö pysäkille, pystytkö odottamaan pidempiä aikoja, saatko pysäytettyä oikean liikennevälineen, pääsetkö nousemaan siihen ja menemään istumapaikalle? Havaitsetko, missä olet ja missä pitää jäädä pois?
- Mikä merkitys ympäristötekijöillä, kuten pimeys, liukkaus, lumi tai asuinympäristön hankalat olosuhteet, on liikkumiskyvyllesi?
- Onko sinulla maha-suolialueen ongelmia tai suolen ja rakon toiminnan ongelmia, jotka rajoittavat liikkumistasi?
- Onko sinulla mielialan, keskittymisen, ajanhallinnan tai havaitsemisen ongelmia, jotka vaikeuttavat liikkumistasi?
Seuraavat kysymykset auttavat sinua arvioimaan, kuinka paljon matkoja ja millä tavalla järjestettyä palvelua tarvitset:
- Mihin tarvitsisit kuljetuspalvelua – säännölliseen asiointiin, harrastuksiin tai osallistumiseen, ajoittain ystävien luokse menemiseen?
- Tarvitsetko avustajan tai kuljettajan erityistä avustamista kuljetuspalvelun yhteydessä ennen matkaa, matkan aikana tai perillä kohteessa
- Onko sinulla terveyteen ja toimintakykyyn liittyviä erityistarpeita järjestämistavalle – invataksi, tuttutaksi tai yksinkulkuoikeus. Myös lääkärin on syytä ottaa kantaa näihin tarpeisiin.
Jos kysymys on lapsen hakemuksesta:
- Pystyisikö saman ikäinen lapsi liikkumaan vastaavat matkat itsenäisesti yleisillä kulkuneuvoilla, pyörällä tai kävellen?
- Ovatko kehitysvaihetta tukevat harrastukset tai vertaistapaamiset ajankohtaisia
Nämä asiat kannattaa ottaa esiin jo palvelusuunnitelmaa laadittaessa.
Kuljetuspalvelumatkoja ei ole tarkoitettu terveydenhuoltoon liittyviin matkoihin, kuten lääkäri- tai terapiakäynteihin. Tähän tarkoitukseen käytetään Kelan korvaamia taksimatkoja. Näiden matkojen omavastuu on 25 euroa yhdensuuntaista matkaa kohti. Myös alle 25 euroa maksava matka kerryttää vuotuista omavastuukattoa (300 euroa). Kun katto on täynnä, Kela korvaa matkat kokonaan vuoden loppuun asti.
CP-liiton kohderyhmään kuuluvat myös henkilöt, joilla on motorisen oppimisen vaikeus tai lievempiä motoriikan vaikeuksia.
Motorisilla toiminnoilla tarkoitetaan hermo- ja lihassolujen toiminnasta aiheutuvia toimintoja, jotka johtavat toivottuun liikkeeseen tai liikkeen muutokseen. Termi motoriikka viittaa liikkeisiin ja liiketoimintoihin.
Motorisissa taidoissa voi olla haasteita monista eri syistä. Siksi myös tuen muodot eroavat toisistaan. Haasteet motorisissa taidoissa voivat johtua vähäisestä arkiliikunnasta ja harjoituksen puutteesta. Motoriikan haasteiden taustalla voi myös olla vamma, sairaus tai motorisen oppimisen vaikeus.
Motorisen oppimisen vaikeus tai motoriikan oppimisvaikeus eli DCD (Developmental Coordination Disorder) on kehityksellinen neurobiologinen häiriö, missä on vaikeuksia oppia uusia motorisia taitoja. Motorisen oppimisen vaikeutta esiintyy 5-6 prosentilla lapsista. Vaikka motorisen oppimisen vaikeus diagnosoidaan pääsääntöisesti vasta yli 5-vuotiailla, merkit ovat nähtävissä jo paljon nuoremmilla.
Motorisen oppimisen vaikeus voi näkyä vaikeutena suunnitella ja ohjailla liikkeitä, kömpelyytenä, epätyypillisinä liikemalleina, liikkeiden hitautena ja epätarkkuutena, vaikeutena ajoittaa liikkeitä ja säädellä lihasvoimaa tai vaikeutena kehonhahmotuksessa, esineiden käsittelyssä tai käsialan selkeydessä. Ongelmat näkyvät useissa käytännön toiminnoissa, kuten kirjoittamisessa, pukeutumistilanteissa tai fyysisissä peleissä ja leikeissä. Myös suoriutuminen jokapäiväisissä motorista koordinaatiota vaativissa toiminnoissa voi olla olennaisesti heikompaa suhteessa ikätovereihin.
Oikeanlaiset tukitoiminnot vaikuttavat merkittävästi taitojen kehittymiseen ja oppimiseen. Innostunliikkumaan.fi-sivustomme Skillilataamosta löydät runsaasti maksuttomia, ladattavia Skillikortteja, joiden avulla voi harjoitella erilaisia motorisia taitoja voi lapsen kanssa.

Mitä vanhemman on hyvä tietää motorisen oppimisen vaikeuksista -opas kertoo, mitä motorisen oppimisen vaikeuksilla tarkoitetaan ja miten lasta voi tukea hänen opetellessa motorisia taitoja.
Joskus uusien motoristen taitojen oppiminen voi olla lapselle haasteellista. Vanhempi on näyttänyt mallia, kannustanut ja tarjonnut lukuisia oppimista mahdollistavia kokemuksia, eivätkä taidon palaset siitäkään huolimatta oikein asetu kohdilleen. Silloin on mahdollista, että lapsella on motorisen oppimisen vaikeus.
Ratkaisevaa on se, miten aikuinen suhtautuu lapsen haasteisiin. Laiskuus kun voi olla jotain ihan muuta kuin laiskuutta. Lapsi saattaa yrittää enemmän kuin vanhempi ymmärtäkään. On tärkeää huomata, että lapsi yrittää kovasti. Lapsen vahvuuksien tunnistaminen ja omien tavoitteiden pohdinta on uusien taitojen oppimisen perusta. Minkä taidon oppiminen on tärkeää lapselle ja miksi? Ehkä siksi, että hän pääsisi mukaan supersiisteihin leikkeihin kavereiden kanssa?
Palaute sivun sisällöstä
Normaalipaineinen hydrokefalia eli nph on tuntemattomasta syystä yleensä ikäihmisille ilmaantuva aivo-selkäydinnesteen (likvori) kierron häiriö. Nph tunnistettiin vasta 1960-luvulla eikä sitä edelleenkään tunneta kovin hyvin.
Nph:aa voidaan laajemmassa käsityksessä pitää ikääntyvien ihmisten hydrokefaluksen oireiden ilmentymänä. Tässä oppaassa Nph:lla tarkoitetaan ensisijaisesti idiopaattista (syy tuntematon) tautimuotoa erotuksena sekundaariseen (toissijainen) nph-oireistoon, jossa on taustalla tunnistettava aiheuttaja (esimerkiksi aivoverenvuoto). Sekä idiopaattisen että sekundaarisen nph:n oireisto on samankaltainen eikä hoidossakaan ole merkittävää eroa.
Esiintyvyys
Nph on hyvin harvinainen alle 50-vuotiailla, mutta yli 65-vuotiailla esiintyvyys on jo yhden prosentin luokkaa. Hoivakodeissa esiintyvyys on yli 10 prosenttia. Nph todetaan noin viidellä prosentilla dementiaa sairastavista. Suomessa voidaan edellisten lukujen perusteella arvioida olevan noin 11000 henkilöä, joilla on nph.
Oireet
Nph:n klassinen oireyhdistelmä sisältää kävelyvaikeuden, muistivaikeuden ja virtsan karkailun. Oirekuva ei välttämättä sisällä kaikkia edellä mainittuja, mutta kävelyvaikeus on kaikilla nph-potilailla ja melko usein ainoana selvänä oireena.
Oireet tavallisesti alkavat hiljakseen pahentuen. Tavallisin ensimmäinen oire on liikkumisen vaikeus. Nph:lle tyypillisin kävelyhäiriön ilmentymä on lyhytaskelinen (‘töpöttövä’) ja leveäraiteinen magneettimainen eteneminen.
Erityisesti liikkeelle lähtiessä ja käännöksissä oire korostuu. Sen sijaan tasapainovaikeus tai huimaus eivät ole nph:lle tyypillisiä oireita.
Virtsankarkailu kehittyy usein asteittain: ensin on tihentynyttä virtsaamistarvetta, jota seuraa niin sanottu pakkoinkontinessi (virtsan karkaamista edeltävä pakottava virtsaamisen tarve) ja lopulta virtsa karkaa täysin hallitsemattomasti.
Nph saattaa häiritä erilaisia tiedon hankinnan, varastoimisen ja käyttämisen toimintoja eli niin sanottuja kognitiivisia toimintoja. Tyypillisiä oireita ovat lähimuistin häiriöt ja toiminnan ohjauksen vaikeudet. Yhteenvetona oirekuva vaihtelee melko paljon ja toisaalta moni muukin sairaus voi aiheuttaa samantyyppisiä oireita, mikä vaikeuttaa nph:n erotusdiagnostiikkaa.
Tutkimukset
Tutkimukset perustuvat esitietoihin ja lääkärin havaitsemiin neurologisiin löydöksiin. Jos epäily nph:sta herää riittävän vahvana, on pään magneettikuvaus (MK) ensisijainen menetelmä selvittää ovatko aivokammiot suurentuneet.
Vaihtoehtoisesti voidaan käyttää myös pään tietokonetomografiaa (TT). Nph-potilailla on pään kuvauksessa tiettyjä erityispiirteitä, jotka erottavat ne muun tyyppisestä hydrokefaluksesta. Jotta diagnoosi voidaan asettaa, täytyy potilaalla olla riittävästi sekä oireita että kuvantamislöydöksiä, jotka sopivat nph:aan.
Täyteen varmuuteen nph-diagnoosista on hyvin vaikea päästä, parhaimmillaan osuvuus on 80 prosentin luokkaa. Osassa nph-potilaita hoitavista yksiköistä tehdään täydentävinä tutkimuksina likvorin poisto- tai niin kutsuttu infuusiotesti. Näkemykset näiden lisätestien hyödyllisyydestä vaihtelevat asiantuntijoiden kesken, sillä vakuuttavaa tutkimusnäyttöä ei ole. Yksinkertaistettuna nph-diagnoosin todennäköisyyttä voidaan arvioida esimerkiksi kolmiportaisesti: epätodennäköinen, mahdollinen, todennäköinen.
Hoito
Nph:n hoito on neurokirurgin tekemä sunttileikkaus, jossa liiallinen likvori kanavoidaan aivokammiosta joko suoraan verenkiertoon (ventrikuloatriaalinen suntti) tai vatsaonteloon (ventrikuloperitoneaalinen suntti). Päätös sunttileikkaukseen ryhtymisestä tehdään yhteisymmärryksessä potilaan ja leikkaavan neurokirurgin välillä. Suntti koostuu yleensä kolmesta osasta: kahdesta ohuesta letkusta (katetrit) ja niiden väliin liitetystä venttiilistä (läppä). Suntin materiaali on enimmäkseen pehmeää muovia.
Läppämekanismissa on yleensä pieni metallinen jousimekanismi, joka säätelee likvorin virtausta. Osa läppämekanismeista on säädettäviä, jolloin virtausvastusta voidaan magneettityökalulla muuttaa ihon läpi.
Leikkauksessa tehdään kaksi tai kolme pientä haavaa, joiden kautta suntti asennetaan ihon alle. Nukutuksessa tehtävä leikkaus kestää noin tunnin ja sairaalahoitoa tarvitaan joitakin päiviä riippuen potilaan voinnista ja oireista.
Sunttileikkaukseen liittyy harvakseltaan välittömiä haittavaikutuksia (komplikaatioita), kuten virheelliseen sijaintiin asennetut letkut, likvorivuoto haavasta ja verenvuoto leikkausalueelle. Myös nukutukseen liittyvät harvinaiset riskit (esimerkiksi keuhkokuume, laskimotukos, sydän- tai aivoinfarkti) täytyy huomioida leikkausriskejä arvioitaessa. Tyypillinen pohdintaa ja tasapainottelua vaativa komplikaatioihin vaikuttava asia on verenohennuslääkitys (antikoagulaatio). Se altistaa leikkauksen jälkeiselle verenvuodoille (myös viiveellä ilmaantuville vuodoille), mutta toisaalta suojaa laskimotukoksilta ja infarkteilta.
Seuranta leikkauksen jälkeen
Kotiutumisen jälkeen on yleensä tapana kutsua potilas seurantakäynnille, jossa leikkauksen tulosta arvioidaan. Pään uusintakuvauk-sella voidaan tarkistaa ovatko aivokammiot pienentyneet ja muut nph:lle ominaiset muutokset korjaantuneet.
Leikkaus auttaa parhaiten kävelyvaikeuteen, ja siksi leikkausta edeltävässä hoitoarviossa sille asetetaan eniten painoarvoa. Virtsankarkailun ja muistivaikeuden helpottuminen on epätodennäköisempää, mutta mahdollista.
Valitettavasti suntin toimintahäiriöt (myöhäiskomplikaatiot) ovat melko yleisiä, ja vajaa puolet potilaista tarvitsee suntin korjausleikkauksen (sunttirevisio). Tavallisimpia sunttikomplikaatioita ovat suntin tukkeutuminen, liiallinen toiminta ja tulehdus. Niiden ilmaantumista ja ajankohtaa on vaikea tarkemmin ennakoida, mutta tilastollisesti riski on suurin leikkausta seuraavan vuoden aikana.
Suntin tukkeutumista on syytä epäillä, mikäli alkuperäiset sunttia edeltävät oireet palaavat. Suntin liiallinen toiminta voi olla oireetonta (ja harmitonta), mutta joskus aiheuttaa hankalaa päänsärkyä, joka tyypillisesti pahenee pystyasennossa. Jopa aivojen pinnalle ilmaantuva verensekainen nestekertymä (subduraalieffuusio tai -vuoto) on mahdollinen. Näiden komplikaatioiden selvittely vaatii pään uusintakuvantamista ja neurokirurgin konsultaatiota.
Mikäli suntin virtaushäiriö vahvistetaan, tarvitaan suntin korjausleikkaus, jossa vioittunut osa (tai koko suntti) vaihdetaan. Suntin tulehduksen tyypillisin oire on kuume, jonka selvittelyssä pyritään poissulkemaan muut kuumeen syyt. Suntin tulehdus hoidetaan antibiootilla ja suntin poistolla. Tulehduksen rauhoituttua suntti voidaan asentaa uudelleen.
Ennuste
Osa nph-potilaista oirehtii niin vähäisesti, ettei sunttileikkaukseen kannata ryhtyä. Osalla potilaista taas oireet ja löydökset eivät riittävissä määrin tue nph-diagnoosia. Tällöin leikkauksen hyöty jää liian epätodennäköiseksi, että siihen kannattaisi ryhtyä.
Yleensä sairaus on kuitenkin etenevä, ja siksi tarvitaan oireiden seurantaa ja tarvittaessa uutta neurokirurgin konsultaatiota. Sunttileikkauksen teho säilyy yleensä melko pitkään, mutta alkaa jossain vaiheessa hiipumaan. Tällöin on ensisijaisesti syytä epäillä suntin toimintahäiriötä.
Vaihtoehtoisesti kyseessä voi olla ikääntymiseen ja aivojen muihin sairauksiin (esimerkiksi Alzheimerin tauti, vaskulaarinen dementia, Parkinsonin tauti) liittyvien muutosten aiheuttamaa hiipumista, johon ei suntin korjauksella tai asentamisella voida enää vaikuttaa.
Suntin toimintahaasteet
Suntti on laite, joka voi mennä rikki tai lakata toimimasta. Valtaosalle sen toimivuus on välttämätöntä, jopa elintärkeää. Epäiltäessä suntin toimintahäiriötä on päästävä pikaisesti tutkimuksiin.
Suntti voi muun muassa tukkeutua, hajota tai tulehtua. Suntin toimimattomuus tai sen ylivirtaus voi aiheuttaa selkeästi näkyviä oireita, esimerkiksi vetämätöntä oloa, päänsärkyä tai oksentelua. Oireet voivat olla hyvin yksilöllisiä eivätkä kovin helposti tulkittavissa.
Suntin toimintahäiriön mahdollisia oireita:
• Ennen suntin asettamista ilmenneiden oireiden palaaminen (esimerkiksi nph:ssa kävelyn vaikeudet, muistiongelmat, virtsankarkailu)
• Päänsärky
• Pahoinvointi
• Uneliaisuus
• Näköhäiriöt, ”kaksoiskuvat”, silmien valoarkuus
• Huimaus
• Suntin vastakkaisen puolen kasvojen puutuminen
• Oksentaminen
• Kiukkuisuus, pahantuulisuus
• Karsastus lisääntyy selkeästi
Suntin toimimattomuuteen liittyvä epämääräisyys saattaa aiheuttaa voimakasta huolta. Toimiva sunttisysteemi voidaan löytää hyvin haastavissakin tilanteissa. Toivo paremmasta ja vertaistuki auttavat.
Tutustu nph-oppaaseen (pdf)

Palaute sivun sisällöstä
Cp-vammasta (engl. cerebral palsy) käytetään lääketieteessä usein termiä cp-oireyhtymä (ICD-10: G80). Se kuvaa paremmin vamman kirjon laajuutta. Toisista et edes huomaa, että heillä on cp-vamma. Toiset tarvitsevat koko elämänsä apua kaikissa päivittäisissä toimissa. Oikea-aikaisella kuntoutuksella, sopivilla apuvälineillä ja arjen tukipalveluilla mahdollistetaan laadukas ja omannäköinen elämä toimintakyvystä riippumatta.
Cp-vamma on yleisin lapsuudessa diagnosoitu pitkäaikaista ja säännöllistä kuntoutusta edellyttävä oireyhtymä. Ihmiset, joilla on cp-vamma, tarvitsevat moniammatillista kuntoutusta läpi elämän.
Suomessa cp-vammadiagnoosin saa vuosittain noin 100–120 lasta (kaksi tuhannesta vastasyntyneestä). Eri-ikäisiä ihmisiä, joilla on cp-vamma, on Suomessa noin 6000–7000.
Mistä cp-vamma johtuu
Cp-vamma johtuu vauriosta aivojen liikettä, tasapainoa ja asentoa säätelevissä osissa. Oireisiin vaikuttaa aivovaurion laajuus ja sijainti sekä ajankohta, jolloin vaurio on syntynyt. Vamman aiheuttava aivovaurio syntyy sikiökaudella, synnytyksen aikana tai viimeistään varhaislapsuudessa. Cp-vamman aiheuttama aivovaurio on pysyvä, mutta hermoston muovautuvuuden ansiosta oireita voidaan lievittää kuntoutuksella.
Miten cp-vamma ilmenee
Cp-vammaan liittyvät ensisijaiset motoriset häiriöt ovat asentoon, ryhtiin ja liikkeisiin vaikuttava poikkeava lihasjänteys, tasapainon hallinnan ja koordinaation häiriöt sekä heikon lihasvoiman ja motorisen kontrollin vaikeudet.
Cp-vamma voi myös vaikeuttaa puheen tuottamiseen tarvittavien lihasten tahdonalaisia liikkeitä, jolloin artikulaatiosta tulee epätarkkaa, kankeaa tai puuromaista. Tahdonalaisten liikkeiden hallinnan lisäksi cp-vammaan saattaa liittyä aistien yli- tai aliherkkyyttä. Toiminnallisen näön ongelmat näkyvät muun muassa liikkumisen kömpelyytenä, silmä-käsi-yhteistyön vaikeutena ja vaikeuttavat tilan hahmottamista. Näkövamma ja näön hahmottamisongelmat voivat vaikeuttaa myös kommunikaatiota ja yleistä oppimista.
Cp-vamma ei tarkoita kehitysvammaa. Osalla henkilöistä, joilla on cp-vamma, on myös kehitysvamma. Vammaan liittyy myös vaihtelevia liitännäisongelmia vaurion laajuudesta ja sijainnista riippuen.
Liitännäisoireet
Cp-vammaan voi liittyä:
– Liikkumisen vaikeudet, liikkeen kohdistamisen ongelmat tai kehon osien tahdottomat liikkeet
– Kipu
– Spastisuus, niveljäykistymät, tasapainovaikeudet
– Suolen ja rakon toiminnan ongelmat
– Suun alueen motoriikan haasteet, ääni- ja puhetoimintojen ongelmat
– Syömisen vaikeudet, ravitsemuksen ongelmat, osteoporoosi
– Epilepsia
– Univaikeudet, fyysinen uupumus, fatiikki
– Mielialahäiriöt, masennus, ahdistus
– Hahmotushäiriö, toiminnallisen näönkäytön ongelmat, näkövamma, kuulovamma ja aistiyli- ja aliherkkyydet
– Keskittymisen, ajanhallinnan tai havaitsemisen ongelmat
– Muistamiseen tai toiminnanohjaukseen liittyvät häiriöt
– Vaikeudet yhdistellä tehtäviä tai suorittaa ne loppuun asti
– Lukivaikeudet, matemaattiset vaikeudet

Monoplegia, hemiplegia, diplegia, triplegia ja tetraplegia
Cp-vamma voi olla joko spastinen tai dystoninen. Spastinen tarkoittaa sitä, että raajat ovat jäykät. Dystoninen tarkoittaa, että lihasjänteys vaihtelee jäykästä velttoon.
Lihasjäntevyyden mukaan luokiteltuna cp-vamman yleisimmät muodot (70–90 prosenttia diagnooseista) ovat spastiset cp-vammat, joihin kuuluvat spastinen monoplegia, spastinen hemiplegia, spastinen diplegia, spastinen triplegia ja spastinen tetrapelgia.
Monoplegia tarkoittaa yhteen raajaan kohdistuvaa cp-vammaa. Se on hyvin harvinainen (alle 1 prosentti cp-vammoista). Hemiplegia tarkoittaa toispuoleista cp-vammaa. Se on yleisin, ja kattaa noin 30–40 prosenttia kaikista cp-vammadiagnooseista. Hemiplegiassa poikkeava lihasjänteys ja liikemallit esiintyvät vain toisella puolella kehoa. Toinen puoli kehosta toimii lähes tai täysin normaalisti. Hemiplegiaa aiheuttaa sikiöaikaiset aivoverenvuodot ja noin puolessa tapauksista vastasyntyneisyysvaiheen aivoinfarktit. Vaurion sijainti ja syntyajankohta vaikuttavat oireisiin. Hemiplegiaan voi liittyä myös näkökenttäpuutoksia, oppimisvaikeuksia ja epilepsiaa. Diplegia eli alaraajapainotteinen cp-vamma tarkoittaa jalkojen toimintavaikeutta. Diplegia kattaa noin 30–40 prosenttia cp-diagnooseista. Diplegiassa myös käsien toiminnassa on usein rajoitteita. Diplegiaa aiheuttavat usein keskosuuden erityisongelmat, kuten aivojen hapenpuute tai aivoverenvuoto. Lihasjänteyden vaihtelu tai pakkoliikkeet riippuvat vaurion sijainnista. Diplegiaan voi liittyä vaikeuksia myös oppimisessa, toiminallisen näön käytössä tai kehon hahmottamisessa. Triplegia tarkoittaa kolmeen raajaan vaikuttavaa cp-vammaa. Tetrapelgia tarkoittaa kaikkien raajojen toimintaan vaikuttavaa cp-vammaa. Se aiheuttaa toimintarajoitteita kummallakin puolella käsissä ja jaloissa. Tetraplegia aiheutuu usein täysaikaisen vastasyntyneen hapenpuuttesta eli asfyksiasta.
Atetoosi ja ataksia
Cp-vamman harvinaisempia muotoja ovat atetoosi ja ataksia. Atetoosi tarkoittaa alhaista lihasjänteyttä, koordinaatiovaikeuksia ja jatkuvaa tahatonta lihasliikettä. Lihasliike voi olla pientä tai suurta ja esiintyä erityisesti kasvoissa tai käsissä. Atetoosi voi olla itsenäinen vamma tai esiintyä spastisen cp-oireyhtymän lisäoireena. Ataksia tarkoittaa motorista häiriötä, jossa lihakset eivät toimi hallitusti. Henkilöllä on tällöin vaikeuksia tasapainossa ja liikkeen kohdistamisessa. Ataksia johtuu pikkuaivovauriosta tai pikkuaivojen kehityshäiriöstä.
Luokittelut
ICD-10-luokitus (CP-oireyhtymä G80) kuvaa liikuntavamman sijaintia ja laajuutta sekä lihasjäykkyyttä (spastisuutta). Toimintakykyä kuvaavia luokitteluja ovat liikkumisen luokittelu GMFCS, käden taitojen luokittelu MACS, kommunikoinnin luokittelu CFCS, syömisen luokittelu EDACS ja toiminnallisen näön luokittelu VFCS.
Tutustu cp-oppaaseen (pdf)

Palaute sivun sisällöstä
Hydrokefalia tarkoittaa aivo-selkäydinnestekierron häiriötä. Hydrokefalia ei ole itsenäinen tauti tai sairaus, vaan enemmänkin oireyhtymä.
Hydrokefaliassa aivoselkäydinkierto on jostain syystä estynyt eikä toimi normaalilla tavalla. Hydrokefalia voi johtua monesta tekijästä ja alkaa missä iässä tahansa, jopa ennen syntymää tai vasta aikuisiällä. Hydrokefalia diagnosoidaan vuosittain Suomessa noin 50 lapsella. Hydrokefalian hoito on kirurginen korjaava toimenpide: joko suntin asetus tai endoskooppinen eli tähystämällä tehty toimenpide.
Hydrokefalia on seurausta erilaisista aivoihin ennen syntymää tai syntymän jälkeen kohdistuvista vaurioista, jollaisia ovat muun muassa aivojen kehityshäiriöt, tulehdukset, aivoverenvuodot, aivotraumat sekä aivokasvaimet. Lapsen ennuste riippuu ensisijaisesti hydrokefalian taustalla olevasta aivovauriosta tai rakenteellisesta poikkeavuudesta, ei aivoselkäydinnestekierron häiriöstä, hydrokefaliasta.
Raskauden aikana voidaan huolellisilla, toistuvilla ultraäänitutkimuksilla ja tarvittaessa sikiön magneettitutkimuksella selvittää sikiön hydrokefalian syytä ja seurata sen kehittymistä. Jo sikiöaikana ja erityisesti syntymän jälkeen on kiinnitettävä huomiota pään kasvuun. Kaikki pään kasvuun viittavat muutokset eivät liity hydrokefaliaan.
Hydrokefalian vaikutus elämään riippuu oireiden kokonaisuudesta sekä suntin toimivuudesta. Hydrokefalia voi esiintyä itsenäisesti, mutta siihen voi myös liittyä muita liitännäissairauksia tai -vammoja. Tyypillisempiä ovat meningomyeloseele eli mmc, cp-vamma ja epilepsia. Hydrokefalian kanssa on mahdollista elää hyvin tavallistakin elämää.
Mistä hydrokefalia johtuu
Selkäydinneste muodostuu aivojen sisällä aivokammioiden (sivuaivokammiot ja 4. aivokammio) seinämän suonipunoksessa (plexus chorioideus). Sivuaivokammioista aivo-selkäydinneste virtaa kolmanteen aivokammioon ja sieltä edelleen kapean aivonesteviemärin (aquaeductus Sylvii) kautta neljänteen aivokammioon, josta se kulkeutuu selkäydinkanavaan ja aivojen pinnalle, josta se imeytyy takaisin verenkiertoon. Hydrokefalia aiheutuu epätasapainosta aivoselkäydinnesteen tuotannossa ja takaisinimeytymisessä, jolloin aivokammiot laajenevat ja kallon sisäinen paine kohoaa. Vauvoilla aivokammioiden kasvusta seuraa pään ympäryksen kasvun kiihtyminen, isommilla lapsilla yleisiä oireita ovat päänsärky, pahoinvointi ja oksentelu sekä karsastus ja tasapainovaikeudet. Jos aivo-selkäydinnesteen imeytyminen takaisin verenkiertoon on häiriintynyt, kyseessä on niin sanottu kommunisoiva hydrokefalia. Jos taas kyseessä on aivo-selkäydinestekierron estyminen esimerkiksi vuodon, kasvaimen tai rakenteellisen poikkeavuuden seurauksena, kyseessä on niin sanottu obstruktiivinen hydrokefalia.
Keskoslapsilla tavallisin hydrokefalian syy on aivoverenvuoto, joka on tapahtunut syntymän aikoihin. Muita hydrokefalian syitä ovat aivojen synnynnäiset rakenteelliset poikkeavuudet, mmc:een liittyvä Chiari-malformaatio, aivoverisuonimalformaatioihin liittyvien vuotojen jälkitilat, tulehdukset, aivokystat, aivokasvaimet ja jotkut harvinaiset aineenvaihduntasairaudet. Perinnöllinen hydrokefalia (lähinnä X-kromosomaalinen aivonesteviemärin ahtaus) on harvinainen.
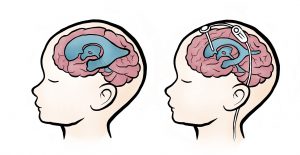
Miten hydrokefaliaa hoidetaan
Hydrokefaliaa hoidetaan useimmiten asettamalla suntti. Se on ihon alla kulkeva, yleensä silikoninen, venttiilillä varustettu muutaman millimetrin paksuinen letku. Suntin yläpää sijoitetaan sivuaivokammioon ja alapää yleensä vatsaonteloon. Suntin venttiilin tarkoituksena on estää nesteen virtaaminen väärään suuntaan ja säädellä nesteen virtausta paineen perusteella. Läppälaitteita on monenlaisia, mutta tavallisesti aluksi asetetaan avautumispaineeltaan matalapaineläppä, koska lapsi on pääasiassa vaakatasossa ja normaali aivopaine on matala.
Kun lapsi oppii istumaan ja kävelemään ja on suuren osan päivästä pystyasennossa, vaihdetaan yleensä avauspaineeltaan keskipaineinen läppä tai magneettisuntti, jossa avauspainetta voidaan säädellä tarvittaessa ulkoisella laitteella. Suntin sijasta voidaan joissakin tapauksissa suorittaa kolmannen aivokammion pohjan puhkaisu, jossa aivoselkäydinnesteelle tehdään tähystyksellä uusi kanava tukkeutuneen tilalle.
Aivonesteviemärin ahtauma on helposti hoidettavissa, mutta monilokeroisen rakkulaisen rakennepoikkeavuuden aiheuttaman hydrokefalian hoito on jo huomattavasti haasteellisempaa.
Hydrokefalia ja mmc
Kolmasosalla lapsista, joilla on synnynnäinen hydrokefalia tai joille hydrokefalia kehittyy alle 1-vuotiaana, on meningomyeloseele eli mmc. Mmc:een liittyvä hydrokefalia johtuu yleensä Chiari 2 -malformaatiosta, jossa pikkuaivojen alaosa sekä usein myös ydinjatkos on työntynyt niska-aukkoon (formen magnum) aiheuttaen näin aivoselkäydinnestekierron estymisen. Mmc:een voi liittyä myös aivonesteviemärin ahtaus.
Arviolta 80–95 prosentille lapsista, joilla on mmc, kehittyy hydrokefalia
Suntin toimintahaasteet ja oireet
Suntti on laite, joka voi rikkoontua tai lakata toimimasta. Valtaosalle sen toimivuus on välttämätöntä, jopa elintärkeää. Epäiltäessä suntin toimintahäiriötä on päästävä pikaisesti tutkimuksiin. Vanhempien tulee seurata aktiivisesti lapsen suntin toimivuutta. Suntti voi muun muassa tukkeutua, hajota tai tulehtua.
Suntin toimimattomuus tai sen ylivirtaus voi aiheuttaa selkeästi näkyviä oireita, esimerkiksi vetämätöntä oloa, päänsärkyä tai oksentelua. Oireet voivat olla hyvin yksilöllisiä eivätkä kovin helposti tulkittavissa. Oman haasteensa muodostaa se, että pieni lapsi ei osaa välttämättä kertoa tuntemuksistaan ja olotiloistaan.
Suntin toimintahäiriön mahdollisia oireita:
• Päänsärky
• Pahoinvointi
• Uneliaisuus
• Näköhäiriöt, ”kaksoiskuvat”, silmien valoarkuus
• Huimaus
• Suntin vastakkaisen puolen kasvojen puutuminen
• Oksentaminen
• Kiukkuisuus, pahantuulisuus
• Karsastus lisääntyy selkeästi
• Käsittelyarkuus: Vauvaa ei pysty käsittelemään normaalisti (esim. vaipanvaihto) ilman, että vauva selkeästi ilmaisee huonoa oloaan
• Itkuisuus: Kun vauva itkee ja huomaa, että itku on erilaista kuin tavallisesti
• Yleinen olotila: Vanhempi tai joku muu havaitsee, ettei kaikki ole kohdallaan
Suntin toimimattomuuteen liittyvä epämääräisyys saattaa aiheuttaa vanhemmille voimakasta huolta. Pahimmillaan sunttiongelmat rasittavat koko perheen arkea ja vievät voimia. Näissä tilanteissa kannattaa hankkia kaikki tieto, tuki ja vertaistuki. Joskus sunttiongelmat voivat kasaantua, mutta ne menevät valtaosalla jossain vaiheessa ohi. Toimiva sunttisysteemi voidaan löytää hyvin haastavissakin tilanteissa. Toivo paremmasta ja vertaistuki auttavat vaikean elämäntilanteen yli.
Tutustu hydrokefaliaoppaaseen

Kun potilaalla on mmc tai hydrokefalia. Tuet, palvelut ja toimintakyvyn arviointi lääkärin työssä -opas

Hydrokefalia-posteri


